quinta-feira, 29 de dezembro de 2022
Quão funcional suas crianças deixam a UTI?... uma conversa sobre PICS e FSS
quinta-feira, 8 de dezembro de 2022
Gerenciando ARDS com ventilação não invasiva (NIV)
ARDS é definida por cinco características:
- Início agudo
- Doença pulmonar bilateral
- Hipóxia (conforme medido por uma razão P / F)
- Ausência de edema pulmonar
- Necessidade de ventilação com pressão positiva
O uso de estratégias de ventilação para proteger o pulmão durante a ARDS tem sido pesquisado nos últimos 20 anos, e tentativas têm sido feitas para definir o papel da ventilação não invasiva (VNI) e da ventilação invasiva. O uso de VNI na ARDS poderia trazer teoricamente benefícios para os pacientes, porém as sociedades pregam cautela.. A falta de capacidade de controlar os volumes correntes e o possível prejuízo de causar um atraso na intubação podem levar a piores resultados para os pacientes. Na verdade, historicamente, as taxas de falha da VNI em pacientes com ARDS foram de cerca de 50%.
Alguns dados mais recentes indicaram que o sucesso na VNI dependeria da gravidade da doença e que é classificada pela relação PaO2/FiO2. Enquanto 40% ou mais dos pacientes com doença moderada a grave podem falhar na VNI, apenas 20% dos pacientes com doença leve falharão na VNI.

- Pontuações mais altas de gravidade da doença logo no inicio da terapia;
- Demanda ventilatória mais altas;
- Piora da relação PaO2/FiO2 rápidas;
- Aumento da retenção de PacO2 indicando aumento do shunt pulmonar.
Pacientes com ARDS que falham na VNI têm uma taxa de mortalidade mais alta, portanto, essas variáveis podem levar a uma seleção mais adequada do paciente e ao uso precoce da ventilação invasiva quando os pacientes não estão melhorando com a terapia.
A ARDS continua sendo uma doença complicada de controlar e sabemos por dados observacionais que a VNI é usada em aproximadamente 15% dos casos.
Até a próxima...
Fernando Acácio Batista
Professor de Educação FísicaGraduando em NutriçãoFisioterapeuta Intensivista Gestor do Hospital Sancta MaggioreCo- fundador e Professor da Liga da FisiointensivaProfessor da Especialização em Fisioterapia Intensiva da Liga da FisiointensivaProfessor da Especialização em Fisioterapia Hospitalar da Physiocursos SorocabaEspecializado em Fisiologia do Exercício pela UniAméricaMBA em Gestão da Qualidade e Acreditação Hospitalar pela UniAméricaEspecialização em Fisioterapia Respiratória pela ISCMSPEspecialização em Fisioterapia em UTI pelo HFMUSPEspecialista em Fisioterapia em Terapia Intensiva Adulto pela ASSOBRAFIR - COFFITOMestrando em Terapia Intensiva pelo IBRATI
segunda-feira, 31 de outubro de 2022
ECMO em H1N1
O uso da ECMO teve sua descrição em um estudo no New England em 2011 com relato de suas indicações, contra-indicações e complicações devido seu uso. A ECMO vem sendo estudada para pacientes com ARDS grave como uma medida de resgate que tem grandes promessas.
- Hipercapnia descompensada com acidemia (pH < 7,15)
- Presença de pressões de platô excessivamente elevadas, > 35-45 cmH2O conforme o peso corporal
- Altos requerimentos de FiO2 (>0,8) por mais de 7 dias
- Acesso vascular limitado
- Disfunção orgânica que limite o benefício do ECMO, como injúria cerebral grave irreversível ou neoplasia metastática
- Qualquer condição que impossibilite a anticoagulação.
Utilizamos da estratégia protetora com uso de Peep para evitar propagar a lesão pulmonar nestes pacientes, portanto mantemos estratégia protetora em ECMO até o momento que o paciente apresente condições de sair da circulação extra corpórea.
http://www.nejm.org/doi/full/10.1056/NEJMct1103720…
Fernando Acácio Batista
quinta-feira, 27 de outubro de 2022
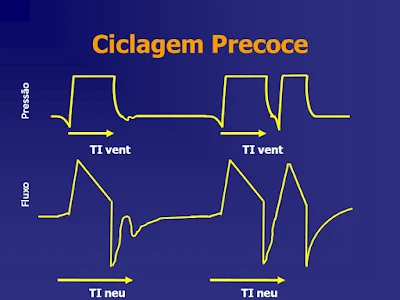
Série Assincronia ventilatória - Assincronia de Fase 4
Fernando Acácio Batista
Fisioterapeuta Intensivista do Hospital Sancta Maggiore
Co- fundador e Professor da Liga da Fisiointensiva
Professor da Especialização em Fisioterapia Intensiva da Liga da Fisiointensiva
Professor do Aperfeiçoamento teórico da Liga da Fisiointensiva
Membro da Sociedade Brasileira de Terapia Intensiva
Especialização em Fisioterapia Respiratória pela ISCMSP
Especialização em Fisioterapia em UTI pelo HFMUSP
Mestrando em Terapia Intensiva pelo IBRATI
quarta-feira, 26 de outubro de 2022
Série Assincronia ventilatória - Assincronia de Fase 3
Temos também o disparo reverso que alguns chamam também de duplo disparo, porém o disparo reverso tem característica de o primeiro ciclo ser disparado a tempo e logo em seguida um disparo do paciente, que ocorre por uma estimulação vagal por estiramento pulmonar.
Fernando Acácio Batista
Fisioterapeuta Intensivista do Hospital Sancta Maggiore
Co- fundador e Professor da Liga da Fisiointensiva
Professor da Especialização em Fisioterapia Intensiva da Liga da Fisiointensiva
Especialização em Fisioterapia Respiratória pela ISCMSP
Especialização em Fisioterapia em UTI pelo HFMUSP
Mestre em Terapia Intensiva pelo IBRATI
domingo, 23 de outubro de 2022
Série Assincronia ventilatória - Assincronia de Fase 2
___________________________________________________________________________________
Outra assincronia de fluxo que podemos encontrar é o Overshoot que é a oferta rápida de fluxo ao paciente. Neste casos encontramos uma espicula nas setas que demonstram uma má regulação no Rise Time que é o tempo de rampa ofertado. Neste caso o Rise Time está muito rápido, com isso geramos um fechamento da rápido da válvula com seguida abertura novamente, onde observamos essa queda na pressão e formação da espicula nas curvas. O overshoot é uma assincrônia que deverá ser corrigida para não iniciar uma cascata de outras assincronias quando o paciente apresenta drive ventilatório. Para corrigirmos está alteração basta regularmos o Rise Time para entregar um pico de fluxo menor até desaparecer a alteração nas curvas do ventilador mecânico.
http://www.ncbi.nlm.nih.gov/pubmed/11373508
http://itarget.com.br/newclients/sbpt.org.br/2011/downloads/arquivos/Dir_VM_2013/Diretrizes_VM2013_SBPT_AMIB.pdf
http://www.ncbi.nlm.nih.gov/pubmed/25693449
Fernando Acácio Batista
Fisioterapeuta Intensivista do Hospital Sancta Maggiore
Co- fundador e Professor da Liga da Fisiointensiva
Professor da Especialização em Fisioterapia Intensiva da Liga da Fisiointensiva
Especialização em Fisioterapia Respiratória pela ISCMSP
Especialização em Fisioterapia em UTI pelo HFMUSPEspecialista em Fisioterapia em Terapia Intensiva Adulto pela Assobrafir-Coffito
Mestre em Terapia Intensiva pelo IBRATI
quinta-feira, 1 de setembro de 2022
A liderança na saúde, estamos fazendo certo?
- A primeira coisa a analisarmos é a cultura organizacional de sua empresa, pois ela poderá te revelar muito do modelo de gestão;
- A gestão tem conhecimento, formação ou algum curso nessa área;
- A gestão foi por meritocracia ou tinha contatos fortes na empresa;
- A gestão tem competência técnico cientifica para se manter no cargo;
- A empresa te tratá como um colaborador ou apenas como mais um.
Fernando Acácio Batista
Fisioterapeuta Intensivista Gestor do Hospital Sancta Maggiore
Fisioterapeuta Emergêncista (ERWS)
Co- fundador e Professor da Liga da Fisiointensiva
Professor do Aperfeiçoamento teórico da Liga da Fisiointensiva
Professor da Fisioterapia Campos - Campinas
Professor da especialização do Instituto de Fisioterapia - RJ
Professor do Mestrado em Terapia Intensiva do IBRATI
Especialização em Fisioterapia Respiratória pela ISCMSP
Especialização em Fisioterapia em UTI pelo HFMUSP
Mestre em Terapia Intensiva pelo IBRATI
quarta-feira, 24 de agosto de 2022
Como medir o IRRS
- Os pacientes apresentavam perfil pós-operatório e o tempo de ventilação mecânica era muito pequeno;
- Estes pacientes geralmente são extubados assim que acordam e apresentem drive ventilatório, sem a necessidade de realizar testes preditores;
- Todos os pacientes apresentavam um IRRS favorável para desmame pelo perfil dos mesmos;
- Será que em pacientes clínicos de diversas doenças esses resultados seriam o mesmo;
- Será que em pacientes com tempos maiores de uso de ventilação mecânica esses resultados seriam correlacionados ou discrepantes.
Fernando Acácio Batista
Fisioterapeuta Intensivista do Hospital Sancta Maggiore
Fisioterapia Emergêncista (ERWS)
Co- fundador e Professor da Liga da Fisiointensiva
Professor da Especialização em Fisioterapia Intensiva da Liga da Fisiointensiva
Professor do Aperfeiçoamento teórico da Liga da Fisiointensiva
Professor da Universidade Anhanguera - Belém
Membro da Sociedade Brasileira de Terapia Intensiva
Especialização em Fisioterapia Respiratória pela ISCMSP
Especialização em Fisioterapia em UTI pelo HFMUSP
Mestre em Terapia Intensiva pelo IBRATI
Postagem em destaque
Meu Paciente está com uma infecção multirresistente e agora
https://fernandoabatista34.wixsite.com/website _________________________________________________________________________________ ...

-
Olá, meu nome é Fernando Acácio Batista e eu sou Fisioterapeuta especialista em fisioterapia em terapia intensiva adulto, além disso sou pro...
-
O estudo PEEP-ZEEP technique: cardiorespiratory repercussions in mechanically ventilated patients submitted to a coronary artery bypass gra...